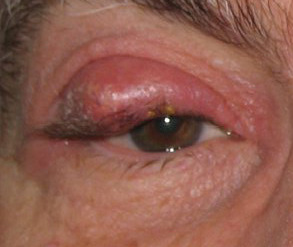
Il calazio si presenta come un rigonfiamento palpebrale a livello della palpebra superiore o inferiore ed è di fatto una lesione infiammatoria lipogranulomatosa sterile (quindi non infettiva) a carico di ghiandole che si trovano nel margine palpebrale, le ghiandole di Meibomio o Zeis, causata dal ristagno di secrezione sebacea.
E’ una lesione estremamente comune, perché comuni sono le cause: la blefarite (la cronica occlusione delle ghiandole di Meibomio infatti fa sì che il secreto sebaceo rimanga nelle ghiandole causandone l’infiammazione), la rosacea ed infiammazioni del tratto gastro-intestinale (motivo per cui spesso si associa a pasti ricchi di grasso o “irritativi” di qualche sera o giorno prima).
Il rigonfiamento ha una consistenza spesso dura ed è indolore, a differenza dell’orzaiolo, il quale è uno stato infiammatorio acuto del margine palpebrale, spesso esterno (se interno è dato da un’infezione acuta dalle ghiandole di Meibomio).
Nonostante qualsiasi oculista veda veramente tantissimi calazi nella pratica clinica quotidiana, c’è poco consensus nel trattamento della patologia.
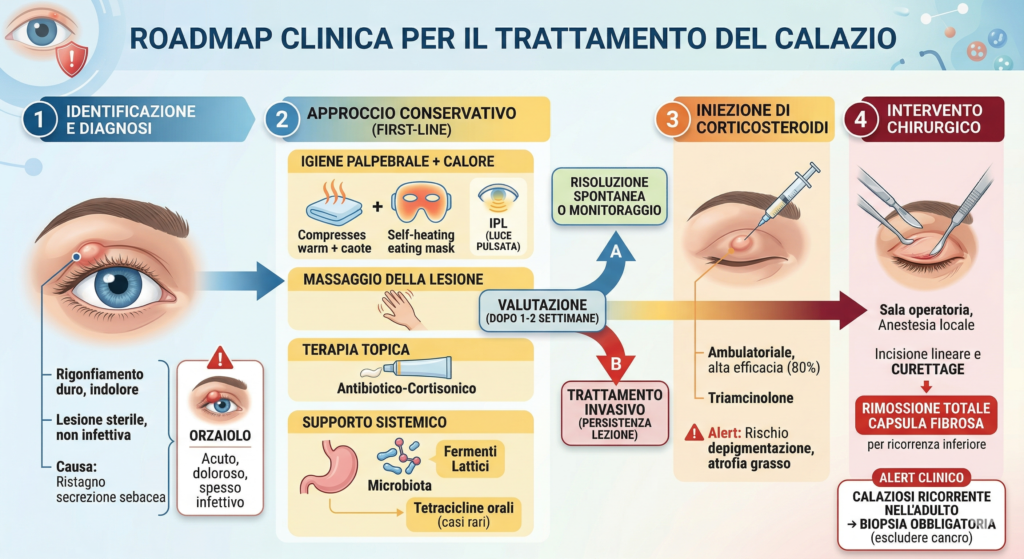
Possiamo distinguere il trattamento in due tipi: quello conservativo e quello invasivo.
Spesso il paziente è giovane e il calazio viene vissuto con forte disagio psicologico per via dell’estetica ma il trattamento iniziale deve essere conservativo: 1/3 dei calazi si risolve addirittura spontaneamente.
Tra i trattamenti conservativi si annoverano:
- Igiene palpebrale, con impacchi caldi: il calore infatti “stappa” le ghiandole tappate dalla secrezione sebacea e ne ostacola il ristagno. Questo trattamento può basarsi su semplici garze imbevute di acqua calda, su mascherine autoriscaldanti, fino a tecnologie quali IPL, la luce pulsata, che avrebbe un effetto più veloce nel coadiuvare la guarigione. E’ importante far seguire all’applicazione di calore un massaggio della lesione.
- Unguenti antibiotico-cortisonici: l’antibiotico spesso non è risolutivo (in quanto l’infiammazione è sterile), ma il cortisonico topico aiuta a ridurre l’infiammazione
- In rari casi si può intervenire con antibiotici quali le tetracicline per via orale, generalmente in profilassi, in pazienti con rosacea o blefarite cronica.
- Assunzione di fermenti lattici: attualmente diversi studi clinici stanno studiando il ruolo del microbiota intestinale nelle patologie della superficie oculare, quali il calazio. Tra i ceppi studiati per il calazio ci sono il Streptococcus thermophilus, Lactococcus lactis ed il Lactobacillus delbrueckii.
Se la lesione non regredisce, il trattamento può essere invasivo, prevedendo:
- Iniezione di triamcilonone (cortisonico) nella lesione: per via transcongiuntivale o transpalpebrale, previa anestesia locale. L’iniezione si può svolgere in ambulatorio, senza necessità della sala operatoria, e va’ considerata nei pazienti che non migliorano con i trattamenti conservativi o che hanno calazi prossimi al puntino lacrimale, che potrebbe essere danneggiato in caso di intervento. Il tasso di successo è alto (circa l’80%) e si può eseguire un’altra iniezione dopo circa 1-2 settimane. Le complicanze includono la depigmentazione cutanea e atrofia del grasso.
- Intervento chirurgico: in caso di fallimento dei trattamenti conservativi e delle iniezioni di corticosteroidi, o in caso di calaziosi ricorrente (nell’adulto in caso di ricorrenza non è mai da escludere una patologia cancerosa e non si può prescindere dalla biopsia), bisogna valutare l’intervento chirurgico. Si esegue in sala operatoria, previa disinfezione, iniezione di anestetico locale ed eversione palpebrale. Si esegue un’incisione lineare e il curettage della lesione, cercando di eliminare ogni eventuale capsula fibrosa, in quanto la rimozione totale della capsula si associa a minore ricorrenza.
Per i più pigri, ecco una roadmap clinica visiva per il trattamento del calazio:
Ricorda che se sei soggetto a queste lesioni è importante prenotare una visita oculistica: sarà compito dell’oculista “indagare” attraverso un’accurata anamnesi e attraverso “indizi” alla lampada a fessura sulla causa sottostante ed instaurare l’approccio terapeutico più giusto.
